Dlaczego ból zwierzęcia to nie powód do domowego „lecznictwa”
Jak pies i kot odczuwają ból – a jak go pokazują
Zwierzę odczuwa ból podobnie jak człowiek – te same receptory bólowe, te same procesy zapalne, te same szlaki nerwowe. Różnica polega na tym, jak ten ból jest pokazywany na zewnątrz. Pies czy kot z natury ukrywa dyskomfort, bo w świecie zwierząt okazywanie słabości oznacza kłopoty. Dlatego opiekun często widzi dopiero czubek góry lodowej.
U psa objawem bólu mogą być: niechęć do ruchu, spowolnienie, podkulony ogon, dyszenie bez wyraźnej przyczyny, oblizywanie jednej okolicy ciała, agresja przy dotyku. U kota – wycofanie, chowanie się, unikanie skakania, nagłe sikanie poza kuwetą, zaniedbana sierść, syczenie przy podnoszeniu. Rzadko jest to spektakularny krzyk czy „jęk”, którego oczekuje człowiek.
To prowadzi do błędnej interpretacji: opiekun widzi, że „troszkę pobolewa”, wyciąga więc lek przeciwbólowy z domowej apteczki i próbuje sytuację „przytłumić”. Tymczasem u zwierzęcia ból bywa już zaawansowany, a tabletka tylko zamazuje objawy i opóźnia prawdziwą diagnozę.
Skąd bierze się pokusa sięgania po „ludzkie” środki przeciwbólowe
Psychologicznie mechanizm jest prosty: człowiek od lat przyzwyczaił się, że na ból głowy czy stawów wystarczy jedna tabletka i „jest po sprawie”. Ten nawyk przenosi się na opiekę nad zwierzęciem: skoro lek działa u mnie, „pewnie zadziała też u psa, tylko w mniejszej dawce”.
Problem w tym, że zwierzę to nie mały człowiek. Nawet gdy lek ma podobną nazwę, jego metabolizm może przebiegać zupełnie inaczej. Wątroba i nerki psa czy kota pracują w innym tempie, wiele substancji jest u nich wolniej rozkładanych, a niektóre metabolity są toksyczne dla danego gatunku. To, co u człowieka jest bezpieczne jako lek bez recepty, u kota może wywołać ostrą niewydolność wątroby lub śmiertelną methemoglobinemię.
Dodatkowo dochodzi efekt „chcę pomóc natychmiast”. Telefon do lekarza weterynarii wymaga czasu i energii, a tabletka jest pod ręką. Właśnie w tym momencie rodzi się największe ryzyko – decyzja podjęta w emocjach, bez wiedzy i bez wyczucia, że niektóre leki przeciwbólowe dla zwierząt i dla ludzi są z zupełnie innych światów.
Konsekwencje nieprawidłowego leczenia bólu
Podanie niewłaściwego leku przeciwbólowego zwierzęciu może mieć konsekwencje znacznie poważniejsze niż brak ulgi. Typowe skutki to:
- uszkodzenie wątroby (hepatotoksyczność),
- uszkodzenie nerek (nefrotoksyczność),
- krwawienia z przewodu pokarmowego, perforacja żołądka lub jelit,
- zaburzenia krzepnięcia krwi,
- ciężkie zaburzenia neurologiczne, drgawki, śpiączka,
- zatarcie objawów choroby podstawowej, co opóźnia właściwe leczenie.
Klasycznym scenariuszem jest podanie psu ludzkiego niesteroidowego leku przeciwzapalnego (NLPZ) kilka dni z rzędu. Opiekun widzi, że pupil „trochę lepiej chodzi”, więc powtarza dawkę. Po kilku dniach pies trafia do lecznicy z krwawymi wymiotami, biegunką, osłabieniem. Badania pokazują ciężkie owrzodzenia żołądka i zaburzenia pracy nerek. Objaw bólu stawów został na chwilę przytłumiony, ale ceną jest zagrożenie życia.
Drugi aspekt to opóźnienie diagnozy. Zamiast od razu zbadać kota, który zaczął unikać kuwety i miauczy przy próbie podniesienia, opiekun podaje mu „coś przeciwbólowego”. Kot mniej sygnalizuje dyskomfort, więc nikt się nie spieszy do lekarza. Po kilku dniach okazuje się, że przyczyną bólu był ostry stan zapalny dróg moczowych albo nawet niedrożność cewki moczowej. To sytuacje, w których czas ma kluczowe znaczenie.
Krótki przykład z codziennej praktyki
Typowa sytuacja z gabinetu: pies po intensywnym spacerze zaczął kuleć. Opiekun uznał, że to „naciągnięcie” i przez dwa dni podawał mu naprzemiennie paracetamol i ibuprofen w dawce „mniej więcej dla dziecka”. Kiedy trafił do lecznicy, oprócz bólu łapy miał objawy ciężkiego zatrucia: wymioty, ciemny mocz, apatię. Okazało się, że ma chorą wątrobę, o której nikt nie wiedział, a podane leki nasiliły uszkodzenie do poziomu zagrażającego życiu.
Po badaniach wyszło też, że przyczyna kulawizny to nie banalne naciągnięcie, ale początek poważnej choroby ortopedycznej. Gdyby pies trafił do lekarza pierwszego dnia, dostałby odpowiednio dobrane leki przeciwbólowe dla psa i kota, a jego wątroba nie zostałaby wysadzona w powietrze przez „domowe leczenie”.
Telefon do lekarza zamiast tabletki z szafki
Prosta zasada: lepiej zadzwonić do lekarza weterynarii z „błahą” sprawą niż ryzykować samodzielne leczenie bólu. Nawet krótka konsultacja telefoniczna pozwala ustalić, czy sytuacja wymaga pilnej wizyty, czy można poczekać kilka godzin. Lekarz może też jasno powiedzieć, co można podać awaryjnie z przygotowanej wcześniej „apteczki dla zwierzęcia”, a czego absolutnie nie ruszać.
Kiedy nauczysz się automatycznie sięgać po telefon zamiast po ludzkie tabletki, zyskujesz realną przewagę: mniej stresu, mniej ryzyka, więcej kontroli. To pierwszy krok do świadomego planu działania na ból u zwierzęcia.

Podstawy: jak działa ból i leki przeciwbólowe u zwierząt
Rodzaje bólu u psów i kotów – nie każdy „ból” leczy się tak samo
Słowo „ból” wrzuca do jednego worka bardzo różne zjawiska. Tymczasem dla lekarza weterynarii ważne jest, czy chodzi o:
- ból ostry – nagły, silny, zwykle związany z urazem, zabiegiem, nagłym stanem zapalnym,
- ból przewlekły – trwający tygodniami lub miesiącami, np. przy chorobie zwyrodnieniowej stawów, przewlekłym zapaleniu trzustki,
- ból pooperacyjny – specyficzny typ bólu po zabiegach chirurgicznych, który bywa intensywny, ale zwykle dobrze reaguje na zaplanowaną terapię,
- ból neuropatyczny – związany z uszkodzeniem układu nerwowego (np. po urazie kręgosłupa), odczuwany jako palenie, mrowienie, przeszywanie.
Dlaczego to takie istotne dla opiekuna? Bo różne rodzaje bólu wymagają różnych leków i różnych dawek. Leki NLPZ świetnie poradzą sobie z bólem zapalnym po stłuczeniu, ale mogą nie wystarczyć przy bólu neuropatycznym. Z kolei przy bólu przewlekłym leki stosuje się inaczej niż „doraźnie”: mniejsze dawki, regularnie, z większym naciskiem na ochronę narządów.
Gdy opiekun widzi tylko „boli go”, łatwo sięgnąć po „cokolwiek na ból”. Tymczasem w tle może być choroba, która wymaga zupełnie innego podejścia, często połączenia kilku grup leków i wsparcia niefarmakologicznego (fizjoterapia, zmiana stylu życia, dieta).
Podstawowe grupy leków przeciwbólowych stosowanych u zwierząt
W weterynarii stosuje się kilka głównych grup leków przeciwbólowych. Każda ma inne zastosowanie, działania niepożądane i ograniczenia:
- Niesteroidowe leki przeciwzapalne (NLPZ) – np. meloksykam, karprofen, firokoksyb, robenakoksyb. Działają przeciwbólowo i przeciwzapalnie, często są podstawą leczenia bólu mięśniowo-szkieletowego i pooperacyjnego u psów, w bardziej ograniczonym zakresie u kotów.
- Opioidy – np. morfina, buprenorfina, metadon. Bardzo silne leki przeciwbólowe, stosowane przy bólu silnym i bardzo silnym, zwłaszcza w warunkach lecznicy, po zabiegach lub w ciężkich stanach przewlekłych. Samodzielne podawanie w domu zwykle wyłącznie w ramach ściśle ustalonej terapii.
- Leki adiuwantowe – np. gabapentyna (ból neuropatyczny), amantadyna, trójpierścieniowe leki przeciwdepresyjne (w określonych wskazaniach). Same w sobie nie zawsze są „klasycznymi” przeciwbólowymi, ale wspierają inne leki i poprawiają komfort życia zwierzęcia.
- Środki miejscowe – znieczulenia nasiękowe, maści, żele. Stosowane głównie przez lekarza, przy zabiegach lub w wybranych stanach bólowych skóry i tkanek powierzchownych.
Klucz tkwi w tym, że każda z tych grup wymaga dobrania dawki, czasu podawania i kontroli działań niepożądanych. Dla opiekuna kuszące jest szukanie „uniwersalnej tabletki na ból”, ale w praktyce taki lek nie istnieje – za to istnieje cała farmakologiczna układanka, którą powinien układać lekarz.
Różnice metaboliczne między gatunkami – kot to nie mały pies
Nawet między psem a kotem istnieją ogromne różnice metaboliczne. Koty mają ograniczoną zdolność glukuronidacji w wątrobie, czyli jednego z ważnych szlaków neutralizowania wielu substancji. Dlatego paracetamol, salicylany i część innych leków „ludzkich” są dla nich wyjątkowo groźne. Dawka, która u człowieka będzie bezpiecznym środkiem przeciwbólowym, u kota może zakończyć się ciężkim zatruciem.
Psy także różnią się między sobą. Rasy o specyficznej budowie ciała, takie jak charty czy psy brachycefaliczne, mogą inaczej reagować na określone leki. Do tego dochodzą różnice indywidualne: genetycznie uwarunkowana wrażliwość na leki, schorzenia współistniejące, stan odżywienia, wiek.
Dlatego prosta kalkulacja „ile waży – tyle mg na kilogram” nie wystarcza. Ta sama dawka przeliczona „z głowy” może być za niska, przez co nie pomoże, albo za wysoka i zadziała toksycznie. Jedynie lekarz, który zna historię medyczną zwierzęcia, jest w stanie oszacować bezpieczny zakres dawek i czasu terapii.
Dlaczego dawka „na kilogram” to za mało
W internecie można znaleźć tabele typu „dawki leków dla psa 10 kg”. Takie zestawienia są tworzone z myślą o lekarzach lub studentach, nie o opiekunach. Samodzielne korzystanie z nich jest jak zabawa skalpelem – narzędzie samo w sobie nie jest złe, ale w nieodpowiednich rękach staje się groźne.
Przy ustalaniu dawki lekarz bierze pod uwagę m.in.:
- wiek zwierzęcia (szczenię, senior),
- stan wątroby i nerek,
- inne przyjmowane leki (ryzyko interakcji),
- stan nawodnienia organizmu,
- ryzyko krwawień z przewodu pokarmowego,
- wcześniejsze reakcje na leki przeciwbólowe.
Do tego dochodzą niuanse: różne formy leku (tabletka, zawiesina, zastrzyk) wchłaniają się w różnym tempie, jedne można podać z jedzeniem, inne nie, część wymaga precyzyjnego odmierzania kropli lub ml. Szybki przelicznik „x mg/kg” nie bierze tego pod uwagę.
Im lepiej opiekun rozumie te mechanizmy, tym łatwiej akceptuje, że samodzielne „dawkowanie z internetu” po prostu się nie opłaca. Inwestycja w wizytę u lekarza zwraca się w postaci bezpieczniejszego i skuteczniejszego leczenia bólu.
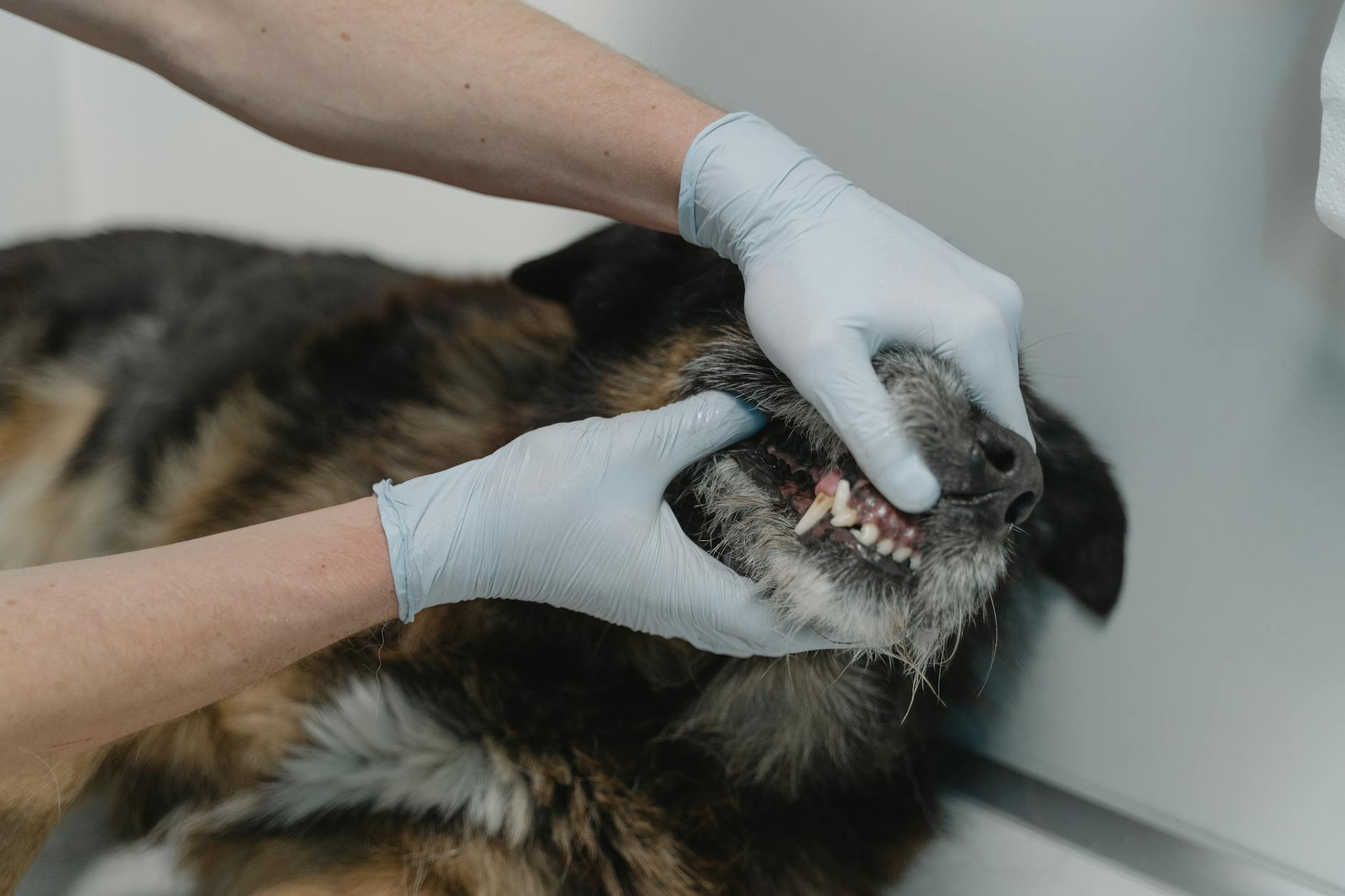
Czego opiekun NIE może podać samodzielnie – lista krytyczna
Leki przeciwbólowe przeznaczone dla ludzi – największa pułapka
Leki z domowej apteczki są stworzone dla człowieka: mają odpowiednie dawki, substancje pomocnicze i profil bezpieczeństwa dostosowany do ludzkiego organizmu. Dla zwierząt wiele z nich jest po prostu toksycznych. Dotyczy to nawet tych, które uchodzą za „łagodne” u ludzi i są dostępne bez recepty.
Leki „ludzkie” nie są testowane pod kątem bezpieczeństwa u psów i kotów w typowych dawkach. Producent nie ma obowiązku uwzględniania metabolizmu zwierzęcia, bo to nie jest jego grupa docelowa. To oznacza, że nawet minimalne dawki mogą być ryzykowne, a ryzyko rośnie gwałtownie przy każdym kolejnym podaniu.
Zasada praktyczna: żaden lek przeciwbólowy dla ludzi (tabletki, kapsułki, syropy, czopki) nie powinien być podawany psu ani kotu bez wyraźnego zalecenia lekarza weterynarii. Dotyczy to również kropli, maści i plastrów – wiele z nich wchłania się przez skórę albo jest zjadanych przy lizaniu.
Paracetamol – szczególne ryzyko dla kota i małego psa
Paracetamol kojarzy się z „łagodną” tabletką na ból głowy czy gorączkę. U zwierząt to zupełnie inna historia. Dla kota paracetamol jest jednym z najbardziej niebezpiecznych leków „z szafki”. Nawet pojedyncza tabletka może doprowadzić do ciężkiego uszkodzenia wątroby i zaburzeń w transporcie tlenu we krwi.
U kotów paracetamol prowadzi do powstawania methemoglobiny – formy hemoglobiny, która nie przenosi tlenu. Objawy pojawiają się szybko: duszność, sinienie błon śluzowych (często z odcieniem brązowawym), apatia, wymioty, obrzęk pyska i łapek. W krótkim czasie zwierzę zaczyna się dusić, mimo że drogi oddechowe są drożne.
Małe psy są również szczególnie wrażliwe na przedawkowanie. Problem w tym, że dawka „połówki tabletki dla dziecka” potrafi kilkukrotnie przekraczać bezpieczny zakres. Do tego dochodzą różnice osobnicze: pies z chorą wątrobą może zareagować dramatycznie już na niewielką ilość leku.
Czasem opiekun ma dobre intencje: „gorączkuje, dam mu coś, żeby ulżyć”. A potem w lecznicy pojawia się zwierzę z ostrą niewydolnością wątroby, które trzeba ratować tlenoterapią, kroplówkami, lekami odtruwającymi. Nie zawsze się udaje. Najprostsze zabezpieczenie? Paracetamol w ogóle nie powinien być rozważany jako lek dla psa czy kota bez jednoznacznego zalecenia weterynarza.
Ibuprofen, ketoprofen, diklofenak – NLPZ z ludzkiej apteczki
Ibuprofen i inne popularne niesteroidowe leki przeciwzapalne to druga najczęstsza pułapka. Są wszędzie: w kieszeni, w torebce, w domowej apteczce. U ludzi stosowane nagminnie i często bez refleksji. U psa i kota mogą wywołać krwawienia z przewodu pokarmowego, uszkodzenie nerek, a nawet perforację żołądka.
Do grupy szczególnie ryzykownych należą m.in.:
- ibuprofen (tabletki, kapsułki, zawiesiny „dla dzieci”),
- ketoprofen,
- naproksen,
- diklofenak (w tym maści i żele!),
- aspiryna w dawkach „ludzkich”.
Problem nie dotyczy tylko tabletek. Żele i maści przeciwbólowe z diklofenakiem lub ibuprofenem często są nakładane przez opiekuna na własne kolano czy plecy. Pies liże skórę lub oblizuje ręce właściciela – dawka sumuje się z każdym kontaktem. U kota sytuacja jest jeszcze gorsza, bo obsesyjna pielęgnacja sierści powoduje wchłanianie leku przy każdym myciu futra.
Objawy zatrucia NLPZ bywają podstępne: brak apetytu, niepokój, ciemne lub krwiste stolce, wymioty z domieszką krwi, osłabienie, zwiększone pragnienie. Część z nich pojawia się dopiero po kilku dniach, gdy uszkodzenie nerek lub przewodu pokarmowego jest już zaawansowane. Zamiast więc „wspomóc psa jak siebie”, bezpieczniej schować ludzkie tabletki na osobną półkę, do której nie dosięga ani zwierzę, ani… ręka opiekuna w panice.
Aspiryna – „stary” lek, wciąż nowe kłopoty
Aspiryna (kwas acetylosalicylowy) bywa nadal polecana na forach jako „lek na wszystko” dla psa. Rzeczywiście, w bardzo określonych sytuacjach, w maleńkich dawkach i pod ścisłą kontrolą weterynarza może mieć zastosowanie. To jednak nie jest lek, po który sięga się w domu na własną rękę.
Aspiryna u psów i kotów może:
- uszkadzać błonę śluzową żołądka i jelit, powodując owrzodzenia,
- wydłużać czas krwawienia (wpływ na płytki krwi),
- wchodzić w groźne interakcje z innymi NLPZ i sterydami,
- u kotów kumulować się ze względu na wolniejsze tempo metabolizmu.
Sytuacja bywa szczególnie niebezpieczna, gdy opiekun poda aspirynę „na wszelki wypadek”, a następnego dnia zwierzę trafia do lecznicy i dostaje prawidłowy lek przeciwbólowy z grupy NLPZ. Podwójny nacisk na śluzówkę żołądka i nerek potrafi zakończyć się ostrym krwotokiem lub niewydolnością nerek. Dlatego samodzielne kombinowanie z „połówką aspiryny” jest zwyczajnie nieopłacalne – dużo szybciej i bezpieczniej jest po prostu zadzwonić do lekarza.
Maści, plastry, żele przeciwbólowe – ciche źródło zatruć
Plastry i maści przeciwbólowe wydają się niegroźne: „przecież to tylko miejscowo”. Niestety, u zwierząt „miejscowo” bardzo szybko zmienia się w „ogólnoustrojowo”. Psy i koty liżą wszystko, co pachnie inaczej – w tym świeżo posmarowaną skórę swojego opiekuna.
Ryzykowne są m.in.:
- plastry z diklofenakiem, ketoprofenem i innymi NLPZ,
- maści rozgrzewające z salicylanami, kamforą, mentolem,
- żele „na stawy” z dodatkiem lidokainy lub innych środków miejscowo znieczulających.
Zwierzę nie musi mieć nic posmarowane na sobie, żeby się zatruć. Wystarczy, że położy się na łóżku, gdzie wcześniej leżała osoba z plastrem, albo że pocałuje „w rękę” po aplikacji preparatu. Dla małego kota dawka z kilku „oblizań” potrafi być niebezpieczna.
Rozsądny nawyk: jeśli stosujesz środki przeciwbólowe w formie żelu, maści lub plastra, unikać kontaktu zwierzęcia z posmarowanym miejscem i własnymi rękami do czasu dokładnego umycia. To szybkie zabezpieczenie przed kompletnie niepotrzebnym zatruciem.
Silne opioidy – tylko w rękach lekarza
Morfina, fentanyl, metadon, oksykodon – to nazwy, które większość osób kojarzy z medycyną ludzką i silnym bólem. W weterynarii opioidy także są stosowane, ale niemal wyłącznie przez lekarza lub według bardzo precyzyjnych zaleceń. Samodzielne „próbowanie” dawek opioidów w domu to prosta droga do tragedii.
Problemy pojawiają się szczególnie wtedy, gdy ktoś w domu ma opioidy zapisane „dla siebie” – np. po zabiegu chirurgicznym – i chce „ulżyć” cierpiącemu psu. Już niewielkie przedawkowanie może spowodować:
- depresję oddechową (spłycenie, zwolnienie oddechu, bezdechy),
- skrajne pobudzenie lub przeciwnie – głęboką sedację,
- wymioty i zachłyśnięcie treścią pokarmową,
- zaburzenia rytmu serca.
U kotów reakcje bywają jeszcze bardziej nieprzewidywalne – od agresji i halucynacji po głębokie otępienie. Dlatego wszystkie leki opioidowe powinny być traktowane jak środki ściśle kontrolowane: podawane tylko w uzgodnieniu z lekarzem, w dawkach dobranych do konkretnego zwierzęcia, z jasną instrukcją, kiedy przerwać terapię.
„Zwierzęce” leki przeciwbólowe innych gatunków – wciąż nie dla Twojego pupila
Argument: „to jest przecież lek dla zwierząt, więc mogę go dać swojemu psu” pojawia się zaskakująco często. Problem w tym, że preparat dla bydła, konia czy świni nie jest automatycznie bezpieczny dla psa czy kota. Różnią się dawki, nośniki, stężenia, a czasem nawet sposób, w jaki dany gatunek metabolizuje substancję.
Przykłady ryzykownych sytuacji:
- podanie preparatu przeciwbólowego dla konia „na oko” psu z kulawizną,
- użycie iniekcyjnego NLPZ przeznaczonego dla bydła u kota „bo tylko trochę boli”,
- dawka przeliczona „na kilogram” z informacji dla trzody chlewnej, zastosowana u małego psa.
Takie eksperymenty kończą się niekiedy dramatycznie: ciężką niewydolnością nerek, wstrząsem, zaburzeniami krzepnięcia. Leki weterynaryjne jednego gatunku nie są uniwersalne dla wszystkich pozostałych, nawet jeśli substancja czynna brzmi tak samo. Najbezpieczniejsze rozwiązanie jest proste: podawaj wyłącznie te leki, które zostały przepisane konkretnie Twojemu zwierzęciu.
Przestarzałe „domowe sposoby” z forów – groźne resztki dawnej wiedzy
Wciąż krąży wiele „porad” z czasów, gdy dostęp do nowoczesnych leków był ograniczony. Aspiryna „dla psa na gorączkę”, leki rozkurczowe dla ludzi „na ból brzucha”, a nawet kombinacje kilku preparatów w jednym „koktajlu przeciwbólowym”. Część z tych metod była już wtedy ryzykowna, dziś – przy obecnym stanie wiedzy – po prostu nie do przyjęcia.
Opiekun, który zna ten mechanizm, zyskuje konkretną przewagę: potrafi odróżnić aktualną wiedzę od „przekazu pokoleń”. Każda rada typu „u mnie zadziałało, daj mu pół tabletki X”, powinna zapalać czerwoną lampkę. Zamiast testować takie patenty na żywym zwierzęciu, lepiej zużyć tę energię na rozmowę z lekarzem i wspólne ustalenie realnie bezpiecznego planu działania.

Leki przeciwbólowe stosowane u zwierząt – co można, ale tylko z zaleceniem
NLPZ weterynaryjne – podstawa terapii bólu, ale nie „cukierki”
Niesteroidowe leki przeciwzapalne stworzone specjalnie dla psów i kotów to filar leczenia bólu pourazowego, pooperacyjnego i zapalnego. Do najczęściej stosowanych należą m.in. meloksykam, karprofen, firokoksyb, robenakoksyb, mavakoksyb. Są zdecydowanie bezpieczniejsze niż ludzkie odpowiedniki, ale tylko wtedy, gdy używa się ich zgodnie z zaleceniem.
W praktyce opiekun najczęściej dostaje:
- tabletki lub smakowe pastylki do podawania w domu,
- zawiesinę doustną z wygodną strzykawką dozującą,
- czasem zastrzyk w lecznicy na start terapii, a potem kontynuację w formie doustnej.
Błędy, które zdarzają się najczęściej, to:
- samodzielne przedłużanie terapii („jeszcze trochę go boli, dam kilka dni dłużej”),
- zwiększanie dawki, bo „wydaje się, że nie działa wystarczająco”,
- łączenie z innymi NLPZ lub sterydami bez wiedzy lekarza,
- podawanie tego samego leku różnym zwierzętom w domu.
Bezpieczeństwo NLPZ w ogromnym stopniu zależy od pracy nerek, wątroby i nawodnienia organizmu. Dlatego lekarz tak naciska na badania krwi przed dłuższą terapią i kontrolne wizyty. Dla opiekuna to konkretny zysk: większa szansa, że lek pomoże, a nie zaszkodzi. Podstawowa zasada: jeśli ból wraca lub nasila się mimo stosowania NLPZ, nie zwiększaj dawki samodzielnie – to sygnał, żeby wrócić do lekarza, a nie do szuflady.
Opioidy w terapii domowej – kiedy lekarz decyduje, że to ma sens
W niektórych sytuacjach lekarz może zdecydować o terapii opioidami również w domu – np. u zwierząt po dużych zabiegach, z zaawansowaną chorobą nowotworową czy silnym bólem neuropatycznym. Stosuje się wtedy m.in. buprenorfinę, tramadol lub inne preparaty, w formie kropli do pyska, tabletek albo zastrzyków, jeśli opiekun potrafi je bezpiecznie wykonać.
Kluczowe elementy bezpiecznego użycia opioidów w domu:
- jasna instrukcja dawki i odstępów czasowych,
- omówienie możliwych działań niepożądanych (senność, zaparcia, pobudzenie),
- ustalenie, kiedy przerwać lek i zadzwonić do lecznicy,
- przechowywanie w miejscu niedostępnym dla dzieci i innych domowników.
Jeśli zwierzę po opioidaach przestaje reagować, ma problemy z oddychaniem, nie jest w stanie wstać lub zachowuje się skrajnie nietypowo, nie czekaj, aż „samo przejdzie”. To moment na natychmiastowy kontakt z lekarzem. Świadomy opiekun nie boi się zadawać pytań o każdy szczegół dawkowania i obserwacji – dzięki temu leki z grupy „ciężkiego kalibru” stają się skutecznym narzędziem, a nie tykającą bombą.
Gabapentyna, amantadyna i inne leki „wspierające”
Przy bólu neuropatycznym lub przewlekłym coraz częściej stosuje się tzw. leki adiuwantowe – wspomagające. Gabapentyna bywa przepisywana psom i kotom z bólami nerwowymi (np. po urazach kręgosłupa), amantadyna może wzmacniać działanie innych przeciwbólowych, a niektóre leki przeciwdepresyjne w małych dawkach poprawiają komfort zwierząt z bólem przewlekłym.
To nie są „lżejsze” leki tylko dlatego, że nie kojarzą się z klasycznymi przeciwbólowymi. Dawki dla zwierząt są zupełnie inne niż dla ludzi, a podawanie „kapsułki z mojej apteczki” psu jest równie ryzykowne, jak nieodpowiedzialne manipulowanie opioidami. Dodatkowo nagłe odstawienie niektórych preparatów może wywołać efekt „z odbicia” – nasilenie bólu, niepokój, bezsenność.
Leki miejscowe stosowane przez lekarzy – plastry, zastrzyki dostawowe, blokady
W arsenale przeciwbólowym weterynarza są także metody „lokalne”: zastrzyki w okolice bolesnych nerwów, dostawowe podanie leków, profesjonalne środki w formie maści i żeli. Z zewnątrz mogą wyglądać podobnie do preparatów drogeryjnych, ale łączy je jedna cecha: opiekun nie dobiera ich i nie dawkuje samodzielnie.
Przykładowe metody, które zostają wyłącznie w rękach lekarza:
- blokady nerwów z użyciem środków miejscowo znieczulających (np. lidokaina, bupiwakaina),
- zastrzyki dostawowe z lekami przeciwzapalnymi lub kwasem hialuronowym,
- plastry z lidokainą lub opioidami zakładane na ściśle określony czas,
- specjalistyczne maści z połączeniem kilku substancji czynnych.
Samodzielne próby „odtworzenia” takich terapii w domu (np. kupno ludzkiego plastra z lidokainą i przyklejenie go psu na bolący kręgosłup) kończą się często podrażnieniem skóry, zatruciem lub… brakiem jakiegokolwiek efektu. Zamiast kombinować z półśrodkami, lepiej domagać się od lekarza jasnego planu: co będzie robione w gabinecie, a co możesz bezpiecznie kontynuować w domu.
Monitorowanie bólu w domu – jak sprawdzić, czy lek działa
Najlepsze leki nic nie dadzą, jeśli nikt nie oceni, czy rzeczywiście przynoszą ulgę. Zwierzę nie powie „na skali 1–10 boli mnie na 3”, ale wysyła mnóstwo sygnałów. Wyczulony opiekun potrafi dzięki nim szybko wychwycić, że coś jest nie tak z dawką, schematem lub całą terapią.
W codziennej obserwacji pomagają proste pytania:
- czy zwierzę chętniej wstaje, podchodzi do miski, próbuje się bawić,
- czy zmniejszyła się liczba „przysiadów”, jęków, warczenia przy dotyku,
- czy poprawił się apetyt i jakość snu,
- czy ból nie wraca gwałtownie tuż przed kolejną dawką leku.
Dobrą praktyką jest krótki dzienniczek: 2–3 zdania dziennie o zachowaniu, apetycie, aktywności. Przy kontroli u lekarza taki zapis to złoto – pomaga precyzyjnie dostroić leczenie. Im lepiej potrafisz opisać, kiedy i w jakiej sytuacji zwierzę cierpi, tym łatwiej ułożyć skuteczny, a jednocześnie bezpieczny schemat przeciwbólowy.
Jeśli masz wrażenie, że lek „przestał działać” albo ból wrócił z większą siłą – nie kombinuj z dawką, tylko zgłoś to jak najszybciej. Szybka reakcja często pozwala uniknąć zaostrzenia choroby i kolejnych cierpień.
Substancje „naturalne” i suplementy – dlaczego też mogą być problemem
Zioła przeciwbólowe i „domowe mieszanki” – naturalne nie znaczy łagodne
Zioła „na stawy”, herbatki uspokajające, krople ziołowe „na nerwy” – to brzmi łagodnie. W rzeczywistości wiele roślin ma bardzo silne działanie farmakologiczne. Co więcej, organizm psa czy kota metabolizuje je zupełnie inaczej niż ludzki. To, że coś jest dozwolone w ciąży u człowieka, nie czyni tego bezpiecznym dla kota.
Najczęstsze pułapki przy „domowych” ziołach:
- nieznana dawka (łyżeczka suszu z różnych źródeł to zupełnie inne stężenie substancji czynnych),
- kilka ziół o podobnym działaniu w jednym preparacie i ryzyko kumulacji,
- brak danych o bezpieczeństwie u określonego gatunku, wieku czy przy chorobach przewlekłych,
- możliwe interakcje z lekami przeciwbólowymi i przeciwzapalnymi.
Przykładowo kora wierzby zawiera salicylany – substancje spokrewnione z aspiryną, potencjalnie groźne dla kotów i niebezpieczne przy jednoczesnym stosowaniu NLPZ. Z kolei dziurawiec może wpływać na metabolizm wielu leków, osłabiając ich działanie lub nasilając toksyczność. Jeśli chcesz włączyć jakiekolwiek zioło „na ból” lub „na stawy”, pokaż skład lekarzowi i wspólnie oceńcie sens takiego wsparcia.
Suplementy na stawy i ból przewlekły – kiedy pomagają, a kiedy przeszkadzają
Rynek preparatów „na stawy” dla psów i kotów rośnie z roku na rok. Glukozamina, chondroityna, MSM, kolagen, kwasy omega-3 – to substancje, które mogą realnie wspierać chrząstkę, zmniejszać stan zapalny i poprawiać komfort psa seniora czy kota z chorobą zwyrodnieniową. Warunek jest jeden: muszą być dobrze dobrane, z rozsądną dawką i czystym składem.
Pułapki, które często umykają opiekunom:
- mieszanie kilku suplementów o podobnym składzie i ryzyko podwajania dawek,
- produkty „dla wszystkich gatunków” z niejasnym dawkowaniem na kilogram masy ciała,
- dodatki cukru, ksylitolu lub alkoholu w płynnych preparatach smakowych,
- oczekiwanie efektu przeciwbólowego „od razu”, jak po tabletce przeciwbólowej.
Suplementy działają powoli – często potrzeba kilku tygodni, by zobaczyć różnicę. Nie zastąpią leków przeciwbólowych przy ostrym ataku bólu, ale mogą zmniejszyć jego nasilenie i poprawić ruchomość stawów w dłuższej perspektywie. Najrozsądniejszy scenariusz: lekarz proponuje konkretny preparat lub grupę substancji, a Ty trzymasz się jednego produktu przez ustalony czas i oceniasz efekty razem z nim.
Jeśli masz w domu kilka „resztek” różnych suplementów i kusi Cię, by je połączyć – zatrzymaj się i najpierw skonsultuj listę ze specjalistą. Lepiej podać jeden dobrze dobrany preparat niż trzy przypadkowe „na wszelki wypadek”.
Preparaty z CBD i konopie dla zwierząt – obszar pełen znaków zapytania
Produkty z CBD (kannabidiolem) dla psów i kotów pojawiają się już nie tylko w internecie, ale i w niektórych sklepach zoologicznych. Reklamy obiecują złagodzenie bólu, lęku, poprawę snu, apetytu. Brzmi kusząco, zwłaszcza przy przewlekłym bólu, gdy opiekun czuje, że „klasyczne” leki mają swoje ograniczenia.
Problem w tym, że:
- jakość i czystość preparatów CBD na rynku bywa bardzo różna,
- nie wszystkie produkty są badane pod kątem zawartości THC, które dla zwierząt jest toksyczne,
- brakuje jednolitych, sprawdzonych schematów dawkowania dla różnych gatunków i schorzeń,
- CBD może wchodzić w interakcje z lekami metabolizowanymi w wątrobie, w tym z częścią przeciwbólowych.
Jeśli rozważasz CBD jako wsparcie przy bólu, nie rób tego „po cichu”. Poinformuj lekarza o każdym takim preparacie: poda dawkę, wskaże sensowny produkt albo jasno powie, że przy aktualnym leczeniu to zły pomysł. Włączenie CBD „obok” silnych leków bez takiej rozmowy to gra w rosyjską ruletkę z wątrobą i układem nerwowym zwierzęcia.
Domowe maści i olejki eteryczne – niewinne krople z dużym ryzykiem
Wielu opiekunów lubi naturalne maści i olejki rozgrzewające dla siebie, więc odruchowo sięga po nie również przy bólu u zwierzęcia – przynajmniej do masażu okolicznego. Olejek z eukaliptusa, mięta pieprzowa, goździk, rozmaryn – wszystko pachnie „zdrowo”. Tymczasem część olejków eterycznych to dla kotów i małych psów silne toksyny.
Najczęstsze zagrożenia:
- drażnienie skóry i błon śluzowych przy naniesieniu na sierść lub skórę,
- wdychanie oparów w zamkniętym pomieszczeniu (kominki, dyfuzory),
- polizywanie natłuszczonych olejkami łap, boków czy karku,
- kontakt z oczami, nosem, uszami.
Szczególnie wrażliwe są koty – ich wątroba słabo radzi sobie z metabolizmem wielu związków obecnych w olejkach. Objawy zatrucia mogą być niespecyficzne: ślinienie, wymioty, chwiejny chód, drgawki, duszność. Zamiast smarować bolący staw „czymś naturalnym”, łatwiej i bezpieczniej poprosić lekarza o polecany preparat do masażu lub rehabilitacji, opracowany właśnie z myślą o zwierzętach.
Jeśli bardzo chcesz stosować aromaterapię czy maści roślinne „wokoło” zwierzęcia – skonsultuj konkretne produkty, a nie same nazwy ziół. Skład, stężenie i sposób użycia robią ogromną różnicę między wsparciem a zagrożeniem.
„Ludzkie” suplementy witaminowe i minerałowe – po cichu też mogą szkodzić
Magnes „na skurcze”, witamina D „na kości”, preparaty z wapniem i witaminami z grupy B – to klasyka ludzkiej apteczki. Przy bólu mięśni czy stawów u psa lub kota opiekunowie czasem sięgają po nie z myślą: „przecież to tylko witaminy”. Tymczasem dla zwierzęcia granica między dawką wspierającą a toksyczną bywa znacznie bliższa niż u człowieka.
Niebezpieczne scenariusze pojawiają się wtedy, gdy:
- łączysz kilka preparatów z witaminą D lub A (ryzyko kumulacji i uszkodzenia narządów),
- podajesz preparat „ludzki” o wysokiej koncentracji jednej substancji,
- zwierzę ma już dietę leczniczą lub karmę „joint support”, która zawiera dodatki witamin i minerałów,
- istnieją choroby nerek, wątroby czy serca, przy których nadmiar wapnia, fosforu czy sodu jest szczególnie groźny.
Witamina D i A to klasyczne przykłady: łatwo je przedawkować, a skutki bywają poważne (uszkodzenie nerek, zaburzenia rytmu serca, problemy neurologiczne). Dlatego zanim „dodasz coś na kości i mięśnie”, pokaż lekarzowi opakowanie – jedna wizyta z butelką w dłoni jest lepsza niż kilka wizyt na ostrym dyżurze.
Jak mądrze korzystać z „naturalnego wsparcia” przy bólu
Naturalne metody mogą rewelacyjnie uzupełniać leczenie bólu – pod warunkiem, że są sensownie dobrane. Fizjoterapia, masaż prowadzony przez przeszkolonego zoofizjoterapeutę, akupunktura, laseroterapia, odpowiednio prowadzony ruch – to narzędzia, które realnie zmniejszają dawkę leków potrzebnych zwierzęciu.
Żeby naturalne wsparcie grało „do jednej bramki” z farmakologią, przydają się trzy proste kroki:
- Najpierw diagnoza – żeby wiedzieć, co boli (staw, nerw, mięsień, narząd wewnętrzny).
- Potem plan leczenia ułożony z lekarzem – z lekami przeciwbólowymi jako głównym filarem.
- Na końcu dobór bezpiecznych form wsparcia: fizjoterapia, suplementy, czasem zioła – zawsze po sprawdzeniu interakcji.
Takie podejście sprawia, że nie rezygnujesz z „naturalnych” metod, tylko korzystasz z nich z głową. Zwierzę dostaje pełen pakiet: skuteczne leki na ból plus rozsądne wsparcie, które pomaga szybciej wrócić do formy i ogranicza ryzyko działań niepożądanych.
Najczęściej zadawane pytania (FAQ)
Czy mogę podać psu lub kotu paracetamol, ibuprofen albo aspirynę na ból?
Bez wyraźnego zalecenia lekarza weterynarii – nie. Paracetamol, ibuprofen, aspiryna i inne „ludzkie” leki przeciwbólowe mogą u zwierząt wywołać ciężkie zatrucia: uszkodzenie wątroby i nerek, krwawienia z przewodu pokarmowego, a u kotów także groźne zaburzenia krwi (methemoglobinemię).
Nawet „mała dawka” podana raz czy dwa potrafi być dla kota lub psa dawką toksyczną, szczególnie jeśli ma on ukrytą chorobę wątroby czy nerek. Zamiast ryzykować, zrób pierwszy, najbezpieczniejszy krok: zadzwoń do swojego lekarza i zapytaj, co wolno podać.
Jakie objawy bólu u psa i kota powinny skłonić mnie do natychmiastowego telefonu do weterynarza?
Alarmujące są przede wszystkim: nagłe osłabienie, niechęć do ruchu, kulawizna, dyszenie bez powodu, agresja lub wycofanie przy dotyku, chowanie się, unikanie skakania, miauczenie lub warczenie przy podnoszeniu, nagłe sikanie poza kuwetą, wymioty, ciemny mocz. U wielu zwierząt ból nie wygląda jak „krzyk”, tylko jak ciche wycofanie.
Jeśli widzisz, że zwierzę „nie jest sobą”, zachowuje się inaczej niż zwykle i utrzymuje się to kilka godzin lub nasila – nie czekaj, aż „samo przejdzie”. Jeden telefon do lecznicy często oszczędza dni cierpienia i powikłania.
Co mogę zrobić w domu, zanim dostanę się z chorym zwierzęciem do lekarza?
Najważniejsze jest ograniczenie ruchu i stresu: zapewnij spokojne miejsce, miękkie posłanie, dostęp do wody i uniemożliwiaj skakanie czy bieganie. Nie podawaj żadnych ludzkich leków przeciwbólowych ani „resztek” leków, które kiedyś przepisał weterynarz w innej sytuacji.
Jeśli masz od lekarza przygotowaną „apteczkę dla zwierzęcia” z jasno wypisanymi lekami na ból i dawkami awaryjnymi – zastosuj się dokładnie do tych zaleceń. To najlepszy powód, by przy najbliższej wizycie poprosić o taki plan na przyszłość.
Czy leki przeciwbólowe dla zwierząt można podawać na własną rękę, jeśli kiedyś już były przepisane?
Samodzielne sięganie po „stare” leki jest ryzykowne, nawet jeśli nazwa tabletki jest ta sama. Inna może być dawka, czas trwania terapii, a przede wszystkim przyczyna bólu – co innego ból po operacji, co innego nagła kulawizna czy problem z układem moczowym.
Zanim cokolwiek podasz „z zapasów”, skonsultuj to telefonicznie z lekarzem: opisz objawy, przypomnij, jakie leki masz w domu i zapytaj, czy wolno ich użyć i w jakiej dawce. Wtedy dawne recepty stają się bezpiecznym wsparciem, a nie loterią.
Dlaczego tłumienie bólu na własną rękę może zaszkodzić diagnozie?
Lek przeciwbólowy może „przyciszyć” objawy, ale nie usuwa przyczyny. Zwierzę chwilowo wygląda lepiej, więc opiekun odkłada wizytę. W tym czasie choroba podstawowa – zapalenie, uraz, niedrożność – rozwija się dalej i bywa, że po kilku dniach trafia do lecznicy jako stan nagły.
Gdy lekarz widzi już zamazane lekami objawy, często trudniej ustalić, co było na początku. Im szybciej pokażesz zwierzę bez „maskowania” bólu, tym większa szansa na celne rozpoznanie i krótsze leczenie.
Jak przygotować bezpieczną „apteczkę przeciwbólową” dla psa lub kota na wyjazd czy pobyt w hotelu?
Najpierw poproś swojego lekarza o indywidualny plan: jakie leki konkretnie mogą być stosowane u twojego zwierzęcia, w jakiej dawce, jak często i w jakich sytuacjach. Wszystko spisz na kartce lub w formie wydruku z podpisem lecznicy.
Dołącz:
- nazwy leków i dawki „na kilogram”,
- jasne instrukcje, kiedy lek podać, a kiedy natychmiast przerwać i dzwonić do lekarza,
- numery kontaktowe do lecznicy i lekarza dyżurnego.
Taki pakiet da ci spokój ducha, a opiekunowi lub hotelowi – jasne zasady działania.
Czy ból przewlekły (np. przy chorych stawach) można leczyć tymi samymi lekami co ból ostry?
Ból przewlekły wymaga innej strategii niż nagły uraz. Często stosuje się mniejsze dawki, ale regularnie, łączy różne grupy leków (np. NLPZ + leki adiuwantowe na ból neuropatyczny) i dokłada elementy niefarmakologiczne: fizjoterapia, zmiana podłoża w domu, redukcja masy ciała.
Samodzielne „doraźne” podawanie leków na stawy tylko w gorsze dni zwykle przynosi gorszy efekt i większe ryzyko dla wątroby i nerek. Jeśli widzisz, że zwierzę „sztywnieje” od dłuższego czasu, poproś lekarza o stały, planowy schemat leczenia – to realnie poprawia komfort życia pupila.
Kluczowe Wnioski
- Pies i kot odczuwają ból podobnie jak człowiek, ale z reguły go maskują – subtelne sygnały (wycofanie, niechęć do ruchu, zmiana zachowania przy dotyku) często oznaczają już zaawansowany problem.
- „Ludzkie” leki przeciwbólowe nie są bezpieczne w pomniejszonej dawce dla zwierzęcia – ich metabolizm u psów i kotów jest inny, a toksyczne metabolity mogą uszkadzać wątrobę, nerki czy krew.
- Samodzielne podawanie leków przeciwbólowych (np. paracetamolu, ibuprofenu, innych NLPZ) może skończyć się ostrymi zatruciami, krwawieniami z przewodu pokarmowego, drgawkami, a nawet zagrożeniem życia.
- Maskowanie bólu „domową tabletką” zaciera objawy choroby podstawowej i opóźnia diagnostykę – w chorobach układu moczowego, ortopedycznych czy stanach zapalnych każdy dzień zwłoki może pogarszać rokowanie.
- Ten sam objaw „boli” może mieć zupełnie inne przyczyny (ból ostry, przewlekły, pooperacyjny, neuropatyczny), dlatego dobór leku i dawki zawsze wymaga oceny lekarza weterynarii.
- Bezpiecznym odruchem opiekuna powinien być telefon do lekarza zamiast sięgania po tabletki z domowej apteczki – krótka konsultacja pozwala szybko ustalić, co robić teraz i czego absolutnie nie podawać.
- Najlepszą ochroną dla psa czy kota jest przygotowany wcześniej plan: uzgodniona z weterynarzem „apteczka dla zwierzęcia” i nawyk, by przy pierwszych objawach bólu od razu szukać fachowej pomocy.






